|
|
GINGIVITIS |
|
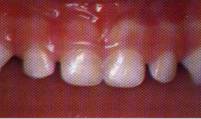
Fig 1.54. Lesión inicial de la gingivitis.
|
Enfermedad inflamatoria de la encía, en donde
el epitelio de unión, aunque modificado por la enfermedad, se une al diente
en su nivel original. La gingivitis es la forma más común de la enfermedad
gingival.10 Puede ser localizada o generalizada. Es causada
por la acumulación de placa bacteriana debido a una inadecuada higiene
oral. El cálculo, la irritación mecánica y las irregularidades de la posición
de los dientes son contribuyentes de acumulación de placa. Las lesiones
se localizan en encía libre e interdental. Se observa con más frecuencia
durante la dentición mixta.14 Para entender el curso de la enfermedad se
describen 4 estadios: LESION INICIAL: las primeras manifestaciones
de la inflamación gingival son cambios vasculares que consisten esencialmente
en la dilatación capilar y el aumento de la circulación sanguínea. En términos
clínicos, esta reacción inicial de la encía ante la placa bacteriana no
es evidente (gingivitis subclínica) (Fig. 1.54).7 Al microscopio se observan rasgos clásicos de
una inflamación aguda. Los cambios en capilares y vénulas (dilatación),
y la adherencia de los neutrófilos a las paredes vasculares ocurre al cabo
de una semana, y a veces tan solo 2 días después de la formación de un
depósito de placa. Los polimorfonucleares, en especial los neutrófilos,
abandonan los capilares, por lo que se observan en mayores cantidades en
el tejido conectivo, el epitelio de unión y el surco gingival.7 En esta fase temprana también es posible
reconocer cambios sutiles en el epitelio de unión y el tejido conectivo
perivascular. El incremento en la migración de los leucocitos y su aglomeración
en el surco gingival pueden relacionarse con un ascenso del flujo del líquido
gingival en el surco.6 El carácter y la intensidad de la reacción
del huésped determinan si la lesión inicial se resuelve pronto, con restauración
del tejido a un estado normal, o si se convierte en una lesión inflamatoria
crónica. Si ocurre esto último, al cabo de unos días aparece un infiltrado
de macrófagos y células linfoides.11 |
|
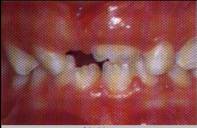
1.55. Lesión precoz en la gingivitis.
Fig. 1.56. Lesión gingival establecida.
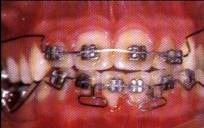
Fig. 1.57. Gingivitis ocasionada por mala
higiene bucal debido a aparatos ortopédicos.
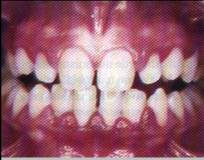
Fig. 1.58. Lesión avanzada en la gingivitis. |
LESION PRECOZ: aparecen los signos clínicos
del eritema como consecuencia de la proliferación de capilares. Hay hemorragia
ligera al sondeo (Fig. 1.55).7 El examen microscópico revela un infiltrado
leucocítico linfocitario (75% de células T) en el tejido conectivo por debajo
del epitelio de unión. Hay un incremento en el grado de destrucción de
la colágena. Los grupos principales de fibras afectadas son las circulares
y dentogingivales. Los fibroblastos muestran alteraciones citológicas por
lo que poseen menor capacidad para producir colágena.7 LESION ESTABLECIDA: se considera una gingivitis
crónica. Los vasos sanguíneos se distienden y congestionan, el retorno
venoso se altera y la circulación sanguínea se hace lenta. El resultado
es anoxemia gingival localizada, que añade a la encía enrojecida un tono
azulado. La extravasación de los eritrocitos hacia el tejido conectivo
y la descomposición de la hemoglobina en sus pigmentos elementales también
puede oscurecer mas el color de la encía inflamada crónicamente (Fig. 1.56).7 Las células plasmáticas se tornan el tipo de
célula inflamatoria predominante. Se encuentran inmunoglobulinas extravasculares
en tejido conectivo y epitelio de unión.6 LESION AVANZADA: la extensión de la lesión
hacia el hueso alveolar caracteriza a una lesión avanzada. Factores que predisponen enfermedad gingival
en niños:11 ·
Exfoliación de los dientes temporales y la erupción
de los permanentes, crean relaciones morfológicas retentivas. Además el
niño teme cepillarse los dientes temporales móviles en exfoliación o el
área donde está erupcionando un diente. En los niños pequeños es frecuente
una gingivitis temporal cuando erupcionan los dientes temporales. Esta
gingivitis se asocia a menudo con una erupción
difícil y remite una vez que los dientes han salido. ·
La respiración bucal,
por amígdalas o adenoides agrandadas (por lo general se resuelven pasando
la niñez), por hábito, maloclusiones o labio superior corto, cambian las
condiciones naturales de la humedad de la encía expuesta, lo que exacerba
la respuesta inflamatoria. ·
Desniveles en la altura
gingival, creados en especial en el sector anterior inferior por diferente
velocidad de erupción de los dientes contiguos, dificultad en el acceso
al cepillado. Puede estar acompañado con malposiciones dentarias durante
el proceso eruptivo y por lo general se corrigen al completarse la arcada
dentaria y crecer la mandíbula. ·
La gingivitis esta
incrementada en niños con overbite y overjet excesivos, con nasal obstrucción
y habito de respiración bucal. ·
La mala higiene bucal. ·
Las cavidades de caries,
las obturaciones desbordantes y las malposiciones dentarias. ·
Los aparatos de ortodoncia crean áreas
retentivas de placa entre la encía y los brackets y dificulta el acceso
a las superficies dentarias proximales (Fig. 1.57). Características clínicas:
se observa el agrandamiento y enrojecimiento del margen gingival, pérdida
del contorno regular de la encía, a veces con agrandamiento y otras con
recesión de las papilas, pérdida del punteado y disminución de la consistencia
(Fig. 1.58). En algunos casos pueden aparecer cálculos supragingivales,
y en menos proporción, subgingivales. Su prevalencia aumenta con la edad
de los niños y son de consistencia más blanda que en los adultos.7 Frecuencia : es rara verla antes de los
6 años de edad, de los 7 a los 12 pero la prevalencia y severidad aumenta
gradualmente hasta la pubertad. Se ha encontrado que el 35% de los niños
de 3 años y el 64% de los niños de 5 años tienen gingivitis. Es más frecuente
en hombres que mujeres.7 |